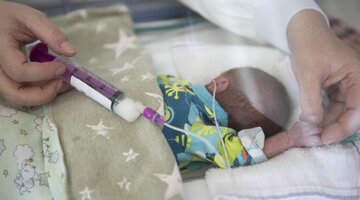
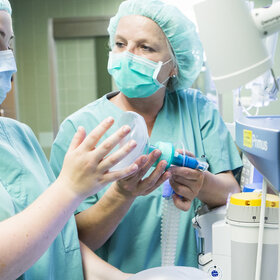
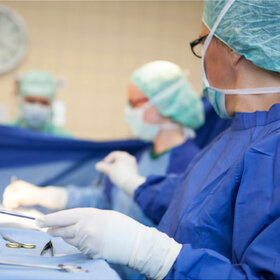
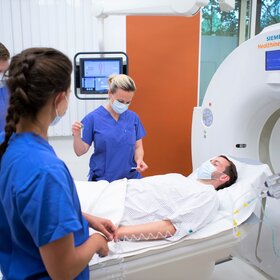
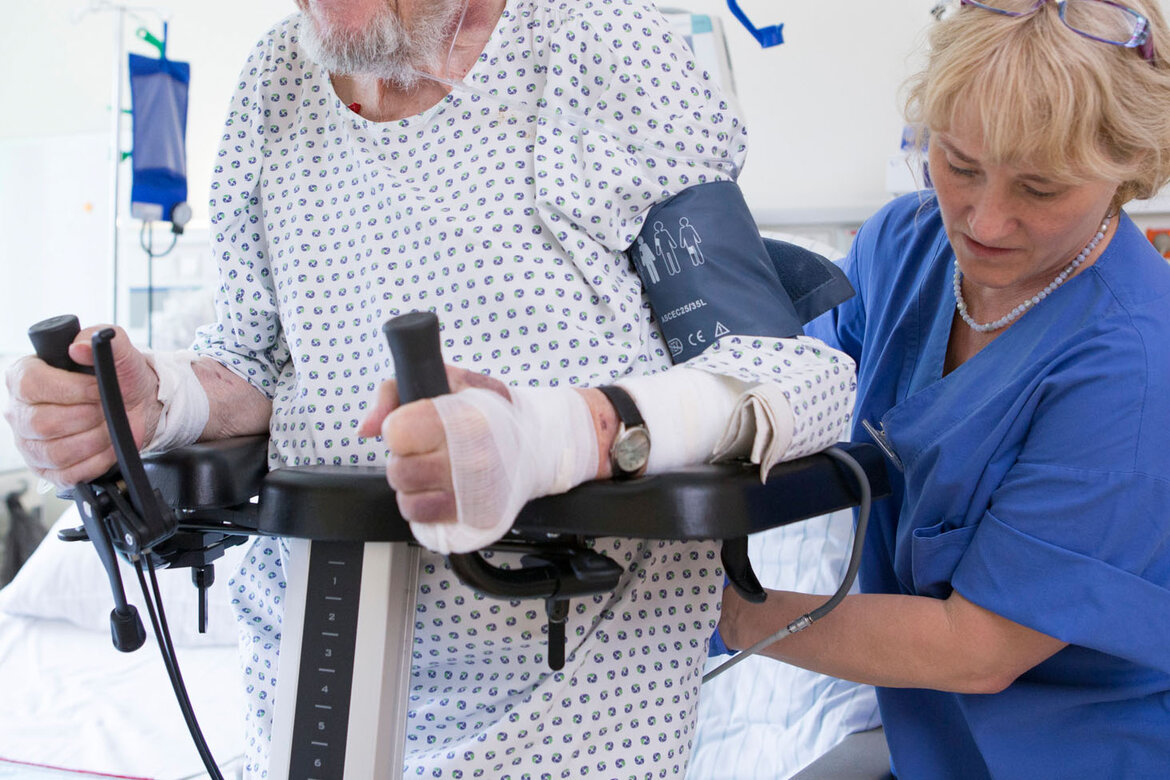
Atmen helfen am Weaning-Zentrum
Das Bürgerhospital Frankfurt bietet mit seiner Klinik für Pneumologie, Kardiologie und Beatmungsmedizin von Chefarzt Dr. med. Henry Schäfer und dem hier etablierten Weaning-Zentrum (Beatmungsentwöhnung) in Einheit mit der Intensivstation eine Besonderheit im gesamten Rhein-Main-Gebiet: einen spezialisierten Schwerpunkt zur Behandlung langzeitbeatmeter Patienten. Die Klinik verfügt über 30 Betten, acht Betten stehen speziell für Weaning-Patienten bereit. Neben Ärzten und Pflegekräften helfen u.a. auch Atmungstherapeuten, Physiotherapeuten und Logopäden den Patienten auf ihrem Genesungsweg.
Im Januar 2014 wurde die Klinik von der Deutschen Gesellschaft für Pneumologie als Weaning-Zentrum offiziell zertifiziert. Um den hohen Anforderungen dieser Zertifizierung zu genügen, waren viele Auflagen zu erfüllen, unter anderem ein besonders hoher Stellenschlüssel, Intensiv-Pflegepersonal mit Nachweis besonderer Fort- und Weiterbildung sowie Einbindung zusätzlicher, nur für diese Abteilung zuständiger Berufsgruppen wie Physiotherapeuten, Atmungstherapeuten und Logopäden.
Wenn man die Station betritt, fällt die ruhige, besonnene Atmosphäre auf. Viele Mitarbeiter sieht man in den Räumen, in den Fluren und Stationszimmern, und in der Tat sind dies hochspezialisierte und engagierte Kräfte, für die Teamwork großgeschrieben wird. Ob Intensivmediziner, Pneumologen, Intensiv-Schwestern und -pfleger, Atmungs-Therapeutinnen, speziell ausgebildete Physiotherapeutinnen, Logopädinnen, Sozialarbeiter - alle kümmern sich rund um die Uhr ganzheitlich um die Patienten. Bei Bedarf kann zudem eine Ernährungswissenschaftlerin aus der Medizinischen Klinik des Hauses hinzugezogen werden.
„Wie ein Zahnrad greift hier alles ineinander“, erläutert Elvira Heil, eine der Atmungstherapeutinnen. „Alle Berufsgruppen sind intensiv vernetzt.“ Und genau das spürt man während der Arbeitsabläufe und in den Gesprächen, dass dies ein Anliegen aller ist. Davon profitieren nicht nur die Patienten, sondern auch deren Angehörige, die auf alles vorbereitet werden, was zu Hause wichtig ist, z.B. durch die Schulung im Umgang mit Geräten und die Unterstützung bei der Beantragung von Hilfsmitteln oder Pflegestufen.
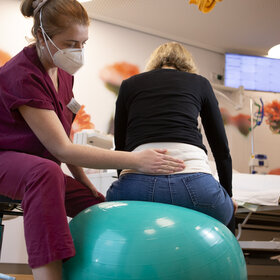
Auch das Gehen und Stehen üben Pia Kruse und ihre Kolleginnen der Physiotherapie mit den Patienten.
Interdisziplinärer „runder Tisch“ für Weaning-Patienten
Dienstags treffen sich Chefarzt Dr. Henry Schäfer, einer seiner Oberärzte und Mitarbeiter aller Berufsgruppen zur Teambesprechung. Bei der Vorstellung der einzelnen Patienten werden die Behandlungsziele, die erzielten Fortschritte oder Rückschläge diskutiert und kommentiert und ggf. das Entlassungsmanagement festgelegt. Auch hier steht der intensive berufsgruppenübergreifende Ansatz deutlich im Vordergrund.
„Der Patient kam aus einer externen Klinik zu uns - als nicht von der Beatmung zu entwöhnen“, eröffnet der Chefarzt die Runde. „Inzwischen ist er hier seit zwei Wochen stabil ganz ohne Beatmung! “ Die Entlassung nach Hause kann mit Unterstützung eines Pflegedienstes geplant werden. Bei dem Patienten liegt noch eine Kanüle zum Absaugen von Schleim. Die Überleitung an den Pflegedienst wird unter Einschaltung der Sozialberatung organisiert, die zu Hause erforderlichen Geräte werden bestellt. „Wann wollen wir ihn wieder sehen?“, ist die letzte Frage. Man einigt sich auf einen Wiedervorstellungstermin in sechs Wochen. Der nächste Patient auf der Liste wurde ebenfalls aus einem anderen Krankenhaus übernommen. Er ist durch seinen insgesamt sehr schlechten Allgemeinzustand mit einhergehender Muskelschwäche in das Weaning-Programm gekommen und leidet unter diversen Krankheitsbildern (Multimorbidität). Seine Atemkanüle lässt sich nicht gut platzieren, eine Spezialanfertigung ist geplant. Jeder im Team stellt seine Erfahrungen mit dem Patienten vor - insgesamt sind die bislang erzielten Fortschritte hervorragend. Probleme macht noch der Speichelfluss, den der Patient aufgrund von Sensibilitätsstörungen nicht richtig spürt. Logopädin, Atmungstherapeutin und Physiotherapeutin erläutern die angewendeten Maßnahmen und die geplanten weiteren Vorgehensweisen.
Der Krankheitsverlauf einer weiteren Patientin wird geschildert. Sie wurde akut nach einem Herzstillstand infolge Verschlucken eines Fremdkörpers in einem Restaurant mit erfolgreicher Reanimation eingeliefert. Noch wird sie maschinell beatmet. Ziel ist die Entwöhnung von der Maschine und die anschließende Verlegung in eine Reha-Klinik. Insbesondere bei ihr ist der Rat der Logopädin Christin Höhlig gefragt, die berichtet, dass der Kehlkopf der Patientin verschoben aussieht und sich nicht normal bewegt. Sollte es hier durch die Intubation bei der Wiederbelebung zu einem Schaden gekommen sein? Die Empfehlung einer Vorstellung beim hiesigen HNO-Arzt und Neurologen wird ausgesprochen und organisiert.
Nach Besprechung einer Anzahl weiterer Patienten geht die Sitzung zu Ende mit dem Hinweis des Chefarztes auf einen schon sehr lange beatmeten Patienten, hier steht ein Gespräch mit dem Sohn an.

Spezielle Berufsbilder auf der Weaningstation
Logopädinnen und Atmungstherapeutinnen - diese Berufsgruppen trifft man im Bürgerhospital Frankfurt einzig auf der Weaning- und Intensivstation an. Zusammen mit den nur für diese Stationen zuständigen Physiotherapeutinnen sind sie ein wichtiger Baustein in der Behandlung der Patienten. In Absprache mit den Intensivmedizinern, aber auch durchaus eigenständig, spüren sie den Beschwerden der Patienten nach und wissen rundherum Rat. Das Ziel der interdisziplinären Zusammenarbeit ist erreicht spürbar, sichtbar und an den Erfolgen messbar.
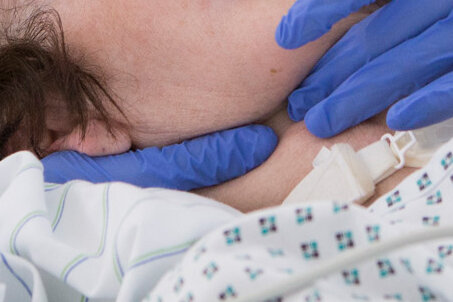
Insbesondere Patienten mit Schluckstörungen, Sprechunfähigkeit, Sprechstörungen, Lähmungen im Bereich der Hirnnerven, Zustand nach operativer Entfernung des Kehlkopfes, Bewegungsstörungen des Kehlkopfes sowie mit Ess- und Trinkstörungen profitieren von der logopädischen Therapie.
Das Tätigkeitsfeld der Logopädin auf Station umfasst die:
- logopädische Versorgung aller Weaningpatienten (Intensiv- und Weaningstation),
- klinische und apparative Schluckdiagnostik,
- logopädische Assistenz bei flexibler Schluckuntersuchung (Endoskopie),
- Erstellung logopädischer Befundberichte,
- Planung der täglichen Therapien mit der Pflege, mit Physiotherapeuten und Atmungstherapeuten nach Erfassung aller tagesrelevanten Therapiemaßnahmen,
- Erstellung von Koststufenplänen in Rücksprache mit der Zentralküche,
- Durchführung von Atem-Schluck- sowie Atem-Stimmtraining,
- Trachealkanülen-Versorgung (endotracheales Absaugen, Trachealkanülenwechsel).
Das logopädische Tätigkeitsfeld überschneidet sich in sehr vielen Dingen mit dem der Atmungstherapeutinnen - auch hier ist der „interdisziplinäre Geist“ der Abteilung deutlich zu spüren, Hand in Hand wird das Fachwissen angewendet. Auch die Tätigkeitsfelder der Physiotherapeutinnen mit der Zusatzausbildung „Atemphysiotherapie“ ergänzen sich mit denen der Kolleginnen. Barbara Früh, die „Atemphysiotherapeutin“, behandelt nach speziellen Leitlinien. Je nach Vigilanz (Wachheitszustand) des Patienten wird die Therapie angewendet. Tief sediert und ggf. beatmet, wird er passiv behandelt, d. h. Arme und Beine werden durchbewegt, muskuläre Techniken angewendet, Bewegungsabläufe angebahnt, der Brustkorb durch Drucktechniken komprimiert. Je wacher der Patient ist, desto mehr wird er in die Therapie einbezogen bis hin zum eigenständigen Bewegen der Extremitäten, zum Gehen und dem Angebot des Ergometertrainings („Motomed“) der Arme und Beine. Physio- und Atmungstherapeutin behandeln zusammen durch Anwendung verschiedener Atem- und Lagerungstechniken - wiederum in erster Linie zur Förderung der Sekretion und durch Unterstützung und Anleitung zur Kontraktion der Bauchmuskulatur, um den Hustenstoß auszulösen.
Atmungstherapeutin, Logopädin und Physiotherapeutin begleiten die Patienten auf ihrem Weg der Beatmungsentwöhnung, stehen ihnen, aber auch den Angehörigen mit Rat, Tat und Tricks zur Seite.
Das „Sekret-Management“ ist bei fast allen Beatmungs-Patienten ein Thema: Das Schlucken ist meist gestört, das Abhusten von Schleim erschwert oder kaum möglich, der Speichelfluss ist unangenehm und erfordert ständige Kontrolle. Der richtige Sitz der Trachealkanüle muss überprüft werden. Sprechen, Schlucken brauchen Anleitung. Die Überprüfung des Sauerstoffgehaltes im Blut und Sauerstoffgabe, falls erforderlich, gehören zur Arbeitsroutine. Bei der Aufklärung des Patienten vor Einleitung einer Beatmung ist eine Atmungstherapeutin zugegen, die im Arzt-Patienten-Gespräch für Fragen zur Verfügung steht.
Die Ausbildung zum Logopäden/zur Logopädin dauert drei Jahre, gleiches gilt für Physiotherapeutinnen/-therapeuten. Den Titel „Atemphysiotherapeut“ erwirbt man durch eine einjährige berufsbegleitende Zusatzausbildung.
Das Berufsbild Atmungstherapeutin/-therapeut gibt es erst seit 2006, die Ausbildung wird berufsbegleitend durchgeführt. Meist sind es Gesundheits- und Krankenpflegerinnen mit der Qualifikation Intensivpflege, die sich durch eine 18-monatige Zusatzausbildung zum Atmungstherapeuten qualifizieren.
Marion Weber
Weiterführende Informationen
Beiträge aus der gleichen Kategorie
Ihre Ansprechpartner in der Unternehmenskommunikation
Unsere nächsten Termine
... am Clementine Kinderhospital und am Bürgerhospital Frankfurt
+++ Bitte beachten Sie +++
Aktuell finden keine Patientenveranstaltungen und Infoabende statt.
Als Ersatz für die Eltern-Infoabende finden Sie auf folgender Seite Video-Einblicke in unsere Geburtshilfe.
- Patientenveranstaltung
- Fachveranstaltung
Mai
23 | DoAUSGEBUCHT - Pädiatrische Sonographie - Grundkurs Abdomen/Retroperitoneum/Thorax
Atmen helfen am Weaning-Zentrum
Das Bürgerhospital Frankfurt bietet mit seiner Klinik für Pneumologie, Kardiologie und Beatmungsmedizin von Chefarzt Dr. med. Henry Schäfer und dem hier etablierten Weaning-Zentrum (Beatmungsentwöhnung) in Einheit mit der Intensivstation eine Besonderheit im gesamten Rhein-Main-Gebiet: einen spezialisierten Schwerpunkt zur Behandlung langzeitbeatmeter Patienten. Die Klinik verfügt über 30 Betten, acht Betten stehen speziell für Weaning-Patienten bereit. Neben Ärzten und Pflegekräften helfen u.a. auch Atmungstherapeuten, Physiotherapeuten und Logopäden den Patienten auf ihrem Genesungsweg.
Im Januar 2014 wurde die Klinik von der Deutschen Gesellschaft für Pneumologie als Weaning-Zentrum offiziell zertifiziert. Um den hohen Anforderungen dieser Zertifizierung zu genügen, waren viele Auflagen zu erfüllen, unter anderem ein besonders hoher Stellenschlüssel, Intensiv-Pflegepersonal mit Nachweis besonderer Fort- und Weiterbildung sowie Einbindung zusätzlicher, nur für diese Abteilung zuständiger Berufsgruppen wie Physiotherapeuten, Atmungstherapeuten und Logopäden.
Wenn man die Station betritt, fällt die ruhige, besonnene Atmosphäre auf. Viele Mitarbeiter sieht man in den Räumen, in den Fluren und Stationszimmern, und in der Tat sind dies hochspezialisierte und engagierte Kräfte, für die Teamwork großgeschrieben wird. Ob Intensivmediziner, Pneumologen, Intensiv-Schwestern und -pfleger, Atmungs-Therapeutinnen, speziell ausgebildete Physiotherapeutinnen, Logopädinnen, Sozialarbeiter - alle kümmern sich rund um die Uhr ganzheitlich um die Patienten. Bei Bedarf kann zudem eine Ernährungswissenschaftlerin aus der Medizinischen Klinik des Hauses hinzugezogen werden.
„Wie ein Zahnrad greift hier alles ineinander“, erläutert Elvira Heil, eine der Atmungstherapeutinnen. „Alle Berufsgruppen sind intensiv vernetzt.“ Und genau das spürt man während der Arbeitsabläufe und in den Gesprächen, dass dies ein Anliegen aller ist. Davon profitieren nicht nur die Patienten, sondern auch deren Angehörige, die auf alles vorbereitet werden, was zu Hause wichtig ist, z.B. durch die Schulung im Umgang mit Geräten und die Unterstützung bei der Beantragung von Hilfsmitteln oder Pflegestufen.

Auch das Gehen und Stehen üben Pia Kruse und ihre Kolleginnen der Physiotherapie mit den Patienten.
Interdisziplinärer „runder Tisch“ für Weaning-Patienten
Dienstags treffen sich Chefarzt Dr. Henry Schäfer, einer seiner Oberärzte und Mitarbeiter aller Berufsgruppen zur Teambesprechung. Bei der Vorstellung der einzelnen Patienten werden die Behandlungsziele, die erzielten Fortschritte oder Rückschläge diskutiert und kommentiert und ggf. das Entlassungsmanagement festgelegt. Auch hier steht der intensive berufsgruppenübergreifende Ansatz deutlich im Vordergrund.
„Der Patient kam aus einer externen Klinik zu uns - als nicht von der Beatmung zu entwöhnen“, eröffnet der Chefarzt die Runde. „Inzwischen ist er hier seit zwei Wochen stabil ganz ohne Beatmung! “ Die Entlassung nach Hause kann mit Unterstützung eines Pflegedienstes geplant werden. Bei dem Patienten liegt noch eine Kanüle zum Absaugen von Schleim. Die Überleitung an den Pflegedienst wird unter Einschaltung der Sozialberatung organisiert, die zu Hause erforderlichen Geräte werden bestellt. „Wann wollen wir ihn wieder sehen?“, ist die letzte Frage. Man einigt sich auf einen Wiedervorstellungstermin in sechs Wochen. Der nächste Patient auf der Liste wurde ebenfalls aus einem anderen Krankenhaus übernommen. Er ist durch seinen insgesamt sehr schlechten Allgemeinzustand mit einhergehender Muskelschwäche in das Weaning-Programm gekommen und leidet unter diversen Krankheitsbildern (Multimorbidität). Seine Atemkanüle lässt sich nicht gut platzieren, eine Spezialanfertigung ist geplant. Jeder im Team stellt seine Erfahrungen mit dem Patienten vor - insgesamt sind die bislang erzielten Fortschritte hervorragend. Probleme macht noch der Speichelfluss, den der Patient aufgrund von Sensibilitätsstörungen nicht richtig spürt. Logopädin, Atmungstherapeutin und Physiotherapeutin erläutern die angewendeten Maßnahmen und die geplanten weiteren Vorgehensweisen.
Der Krankheitsverlauf einer weiteren Patientin wird geschildert. Sie wurde akut nach einem Herzstillstand infolge Verschlucken eines Fremdkörpers in einem Restaurant mit erfolgreicher Reanimation eingeliefert. Noch wird sie maschinell beatmet. Ziel ist die Entwöhnung von der Maschine und die anschließende Verlegung in eine Reha-Klinik. Insbesondere bei ihr ist der Rat der Logopädin Christin Höhlig gefragt, die berichtet, dass der Kehlkopf der Patientin verschoben aussieht und sich nicht normal bewegt. Sollte es hier durch die Intubation bei der Wiederbelebung zu einem Schaden gekommen sein? Die Empfehlung einer Vorstellung beim hiesigen HNO-Arzt und Neurologen wird ausgesprochen und organisiert.
Nach Besprechung einer Anzahl weiterer Patienten geht die Sitzung zu Ende mit dem Hinweis des Chefarztes auf einen schon sehr lange beatmeten Patienten, hier steht ein Gespräch mit dem Sohn an.

Spezielle Berufsbilder auf der Weaningstation
Logopädinnen und Atmungstherapeutinnen - diese Berufsgruppen trifft man im Bürgerhospital Frankfurt einzig auf der Weaning- und Intensivstation an. Zusammen mit den nur für diese Stationen zuständigen Physiotherapeutinnen sind sie ein wichtiger Baustein in der Behandlung der Patienten. In Absprache mit den Intensivmedizinern, aber auch durchaus eigenständig, spüren sie den Beschwerden der Patienten nach und wissen rundherum Rat. Das Ziel der interdisziplinären Zusammenarbeit ist erreicht spürbar, sichtbar und an den Erfolgen messbar.

Insbesondere Patienten mit Schluckstörungen, Sprechunfähigkeit, Sprechstörungen, Lähmungen im Bereich der Hirnnerven, Zustand nach operativer Entfernung des Kehlkopfes, Bewegungsstörungen des Kehlkopfes sowie mit Ess- und Trinkstörungen profitieren von der logopädischen Therapie.
Das Tätigkeitsfeld der Logopädin auf Station umfasst die:
- logopädische Versorgung aller Weaningpatienten (Intensiv- und Weaningstation),
- klinische und apparative Schluckdiagnostik,
- logopädische Assistenz bei flexibler Schluckuntersuchung (Endoskopie),
- Erstellung logopädischer Befundberichte,
- Planung der täglichen Therapien mit der Pflege, mit Physiotherapeuten und Atmungstherapeuten nach Erfassung aller tagesrelevanten Therapiemaßnahmen,
- Erstellung von Koststufenplänen in Rücksprache mit der Zentralküche,
- Durchführung von Atem-Schluck- sowie Atem-Stimmtraining,
- Trachealkanülen-Versorgung (endotracheales Absaugen, Trachealkanülenwechsel).
Das logopädische Tätigkeitsfeld überschneidet sich in sehr vielen Dingen mit dem der Atmungstherapeutinnen - auch hier ist der „interdisziplinäre Geist“ der Abteilung deutlich zu spüren, Hand in Hand wird das Fachwissen angewendet. Auch die Tätigkeitsfelder der Physiotherapeutinnen mit der Zusatzausbildung „Atemphysiotherapie“ ergänzen sich mit denen der Kolleginnen. Barbara Früh, die „Atemphysiotherapeutin“, behandelt nach speziellen Leitlinien. Je nach Vigilanz (Wachheitszustand) des Patienten wird die Therapie angewendet. Tief sediert und ggf. beatmet, wird er passiv behandelt, d. h. Arme und Beine werden durchbewegt, muskuläre Techniken angewendet, Bewegungsabläufe angebahnt, der Brustkorb durch Drucktechniken komprimiert. Je wacher der Patient ist, desto mehr wird er in die Therapie einbezogen bis hin zum eigenständigen Bewegen der Extremitäten, zum Gehen und dem Angebot des Ergometertrainings („Motomed“) der Arme und Beine. Physio- und Atmungstherapeutin behandeln zusammen durch Anwendung verschiedener Atem- und Lagerungstechniken - wiederum in erster Linie zur Förderung der Sekretion und durch Unterstützung und Anleitung zur Kontraktion der Bauchmuskulatur, um den Hustenstoß auszulösen.
Atmungstherapeutin, Logopädin und Physiotherapeutin begleiten die Patienten auf ihrem Weg der Beatmungsentwöhnung, stehen ihnen, aber auch den Angehörigen mit Rat, Tat und Tricks zur Seite.
Das „Sekret-Management“ ist bei fast allen Beatmungs-Patienten ein Thema: Das Schlucken ist meist gestört, das Abhusten von Schleim erschwert oder kaum möglich, der Speichelfluss ist unangenehm und erfordert ständige Kontrolle. Der richtige Sitz der Trachealkanüle muss überprüft werden. Sprechen, Schlucken brauchen Anleitung. Die Überprüfung des Sauerstoffgehaltes im Blut und Sauerstoffgabe, falls erforderlich, gehören zur Arbeitsroutine. Bei der Aufklärung des Patienten vor Einleitung einer Beatmung ist eine Atmungstherapeutin zugegen, die im Arzt-Patienten-Gespräch für Fragen zur Verfügung steht.
Die Ausbildung zum Logopäden/zur Logopädin dauert drei Jahre, gleiches gilt für Physiotherapeutinnen/-therapeuten. Den Titel „Atemphysiotherapeut“ erwirbt man durch eine einjährige berufsbegleitende Zusatzausbildung.
Das Berufsbild Atmungstherapeutin/-therapeut gibt es erst seit 2006, die Ausbildung wird berufsbegleitend durchgeführt. Meist sind es Gesundheits- und Krankenpflegerinnen mit der Qualifikation Intensivpflege, die sich durch eine 18-monatige Zusatzausbildung zum Atmungstherapeuten qualifizieren.
Marion Weber
Weiterführende Informationen
Beiträge aus der gleichen Kategorie
Uhrtürmchen 2/2023

In dieser Ausgabe lesen Sie:
- Im Fokus: Hightech und Handarbeit – Wie medizinischer Fortschritt, Erfahrung und Präzision die Schilddrüsenchirurgie optimieren
- Renaissance der Muttermilchbank – Gespendete Frauenmilch: optimale Starthilfe für Frühgeborene
- Es war ein (Sommer-)Fest!
- Volkskrankheit Reflux
- Kranke Kinder haben Vorfahrt – Im Gespräch mit Marco Haupt, Leiter der Notfallambulanz am Clementine Kinderhospital
- Zurück zur Berufung – Hebammen-Rückkehrprogramm
- 5 Fragen an eine Jubilarin– Daniela Dock-Rust
Uhrtürmchen abonnieren
Sie möchten gerne unser Patientenmagazin als Printausgabe lesen oder in Ihrer Praxis auslegen? Füllen Sie dazu bitte unten stehendes Kontaktformular aus. Sie erhalten dann unser Uhrtürmchen zweimal pro Jahr kostenfrei in Ihre Praxis oder zu Ihnen nach Hause geschickt. Wenn Sie unser Patientenmagazin nicht mehr erhalten wollen, können Sie ebenfalls dieses Kontaktformular nutzen.
Felder mit einem * sind Pflichtfelder.