Schmerztherapie bei der Geburt - Walking Epidural
Bei einer Geburt liegen Schmerz und große Freude bekanntermaßen nahe beieinander. Doch nicht jede Frau empfindet den Geburtsschmerz gleich und nicht jede geht auf die gleiche Art und Weise mit ihm um. Eine Möglichkeit der medikamentösen Hilfe ist die sogenannte Walking Epidural mit einer zeitversetzten Medikamentenabgabe, die mit einer neuen Pumpengeneration im Bürgerhospital eingeführt werden soll. Was genau eine Walking Epidural ist und welche weiteren medikamentösen und nicht-medikamentösen Möglichkeiten der Schmerzerleichterung es während der Geburt gibt, erfahren Sie in diesem Artikel.
Die Freude der Eltern über die Geburt eines Kindes ist riesig. Im Bürgerhospital mit jährlich um die 3000 Geburten kommt das gleich mehrfach am Tag vor. In der Regel kommen die werdenden den Mütter gut geschult zu uns. Sie haben Schwangerschaftsvorbereitungskurse besucht und sich bei ihren Gynäkologen, der Hebamme, durch das Internet oder andere Quellen informiert. Dennoch ist eine Geburt auch immer mit Anspannung, Erwartungen, Ängsten und Wehenschmerzen für die Mutter verbunden. Die Wehen unter der Geburt und die Geburt an sich werden jedoch individuell unterschiedlich wahrgenommen und auch die Herangehensweise ist individuell anders. Ein Teil der Frauen wünscht sich eine natürliche Geburt, der Schmerz unter den Wehen gehört für viele einfach dazu. Andere kommen schon mit einer gewissen Anspannung und wünschen sich auf jeden Fall eine Kaiserschnittentbindung oder eine aktive Schmerztherapie.
Bereits während der Schwangerschaft kommt es gelegentlich dazu, dass sich der Uterus (Gebärmutter) von Zeit zu Zeit zusammenzieht. Diese Kontraktionen sind jedoch üblicherweise schmerzfrei. Zu Beginn der Geburt werden sie regelmäßiger und stärker. Gewöhnlich werden sie umso schmerzhafter, je weiter die Geburt fortschreitet. Medikamente, die die Wehentätigkeit in Gang setzen oder beschleunigen sollen, können die Kontraktionen noch schmerzhafter werden lassen.
Eine individuelle Entscheidung
Die Erfahrung zeigt: Werdende Mütter erleben die Wehen sehr unterschiedlich und nutzen verschiedene Arten der Schmerzverarbeitung. Jede Gebärende sollte hier nach ihren eigenen Bedürfnissen entscheiden. Da es jedoch nicht einfach abzuschätzen ist, welche Schmerzerleichterung dann während der Geburt tatsächlich die beste ist, ist es empfehlenswert, flexibel und für verschiedene Möglichkeiten der Schmerzerleichterung offen zu sein. Die betreuende Hebamme kann bereits während der Schwangerschaft diesbezüglich beraten.
Die Wege, durch die sich die Wehen erleichtern lassen, sind dabei vielfältig. Allein die Wahl des Ortes, an dem das Kind entbunden werden soll, kann großen Einfluss auf das Schmerzerleben haben. Ein vertrauter Ort, an dem man sich wohlfühlt, kann bereits zur Entspannung beitragen und Ängste lindern. Daher ist es sinnvoll, sich schon im Vorfeld über die Räumlichkeiten der gewählten Geburtenklinik zu informieren.

Jede werdende Mutter sollte ihren eigenen Weg finden, mit dem Wehenschmerz umzugehen. Die begleitende Hebamme, wie hier Marie-Therese Weinmann, kann bereits vor der Geburt wertvolle Tipps geben.
Während der Geburt kann auch eine ruhige Atmung, die das Sauerstoffangebot erhöht, das der Muskulatur zur Verfügung gestellt wird, bewirken, dass der Schmerz weniger intensiv empfunden wird. Zudem bedingt die Konzentration auf die Atmung, dass die werdende Mutter von den Schmerzen abgelenkt ist.
Auch eine Massage während der Geburt wird von vielen Frauen als angenehm und schmerzlindernd empfunden. Wasser sorgt ebenfalls für Entspannung. So werden Wehen in der Geburtswanne als weniger schmerzhaft empfunden. Auch helfen Therapien wie die Aromatherapie, die Reflexzonenmassage, Hypnose, Akupunktur oder die Transkutane elektrische Nervenstimulation manchen Frauen, den Wehenschmerz zu lindern.
Neben diesen nicht-medikamentösen Hilfen können während einer Geburt auch Medikamente eingesetzt werden. Nichtopioide sind hierbei allerdings kaum wirksam. Es werden hauptsächlich Opioide, wie z.B. Pethidin, Meptazinol, Fentanyl oder Remifentanil verwendet. Opioide sind Schmerzmittel, deren Wirkweise ähnlich der von Morphin ist. Sie werden unter anderem in den Muskel injiziert, wodurch eine länger anhaltende Wirkung erzielt werden kann. Die Wirkung beginnt nach etwa einer halben Stunde und kann für mehrere Stunden anhalten. Um einen rascheren Wirkeintritt zu erzielen, können Opioide jedoch auch direkt in eine Vene injiziert werden. Hierzu kann eine Pumpe (PCA, patienten-kontrollierte Analgesie) genutzt werden, die per Knopfdruck bedient wird. Mit dieser Pumpe ist es der Patientin möglich, sich selbst kleine Opioid-Dosen zu verabreichen. Aus Sicherheitsgründen limitiert die Pumpe dabei den Zeitrahmen und die Menge der Medikamentengabe. Schließlich können zu hohe Dosen gravierende Nebenwirkungen bei Mutter und Kind bewirken. Generell können bei der Gabe von Opioiden Nebenwirkungen wie Müdigkeit, Übelkeit oder die Verzögerung der Magenentleerung auftreten. Opioide können die Atmung der Mutter und vor allem die des Babys beeinträchtigen oder Letzteres schläfrig machen. Manche Frauen berichten zusätzlich von einem Kontrollverlust. Sie fühlen sich unter anderem benommen. Dies ist auch der Grund für den eher zurückhaltenden Einsatz.
Regionalanästhesien
Weit weniger Nebenwirkungen weisen Regionalverfahren auf wie die Peridural- (PDA) oder die CSE-Anästhesie (Kombinierte Spinal- und Periduralanästhesie), die lediglich auf die untere Körperhälfte wirken. Die Periduralanästhesie (auch Epiduralanästhesie) gilt als das effektivste Verfahren zur Schmerzlinderung während der Geburt und nach derzeitigem Stand als „Goldstandard“. So wird die Patientin beispielsweise durch die Periduralanästhesie weder schläfrig, noch sollte Übelkeit auftreten. Das Prinzip der Peridural- oder Epiduralanästhesie basiert darauf, die Beweglichkeit der werdenden Mutter zu erhalten und den Schmerz lediglich abzuschwächen, aber nicht vollständig zu unterdrücken. Manche Frauen ziehen es vor, während der eigentlichen Geburt ein Gespür für die Wehen zu behalten, damit sie besser wissen, wann sie pressen müssen.
Bei der Periduralanästhesie wird nach einer lokalen Betäubung der Haut eine Kanüle in den unteren Teil des Rückens eingeführt und darüber ein Periduralkatheter (PDK) in den Periduralraum eingelegt. Der Periduralkatheter ist ein sehr dünner Schlauch, der in der Nähe der Rückenmarksstrukturen platziert wird. Er verbleibt im Rücken, während die Nadel anschließend entfernt wird. Danach wird er am Rücken mit Pflastern fixiert, so dass eine unbegrenzte Bewegung möglich ist. Während der Wehen können dann über den Periduralkatheter mehrfach und über längere Zeit schmerzstillende Medikamente verabreicht werden. Dies können Lokalanästhetika, kleine Dosen von Opioiden oder eine Mischung aus beidem sein. Bis zum Wirkeintritt einer Periduralanästhesie können bis zu 30 Minuten vergehen. Wobei in diese Zeit das etwas aufwändige Legen des Katheters eingerechnet ist.
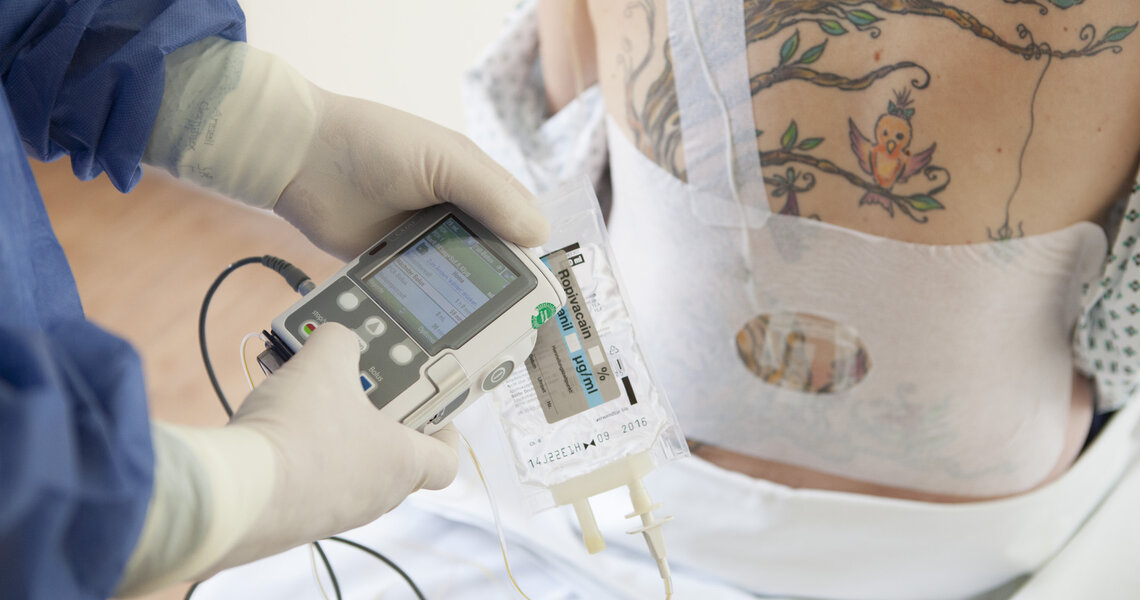
In seltenen Fällen gestaltet sich die Katheteranlage wegen anatomischer Veränderungen schwieriger, wie z.B. bei Skoliosen. Dies kann auch bei Patientinnen mit ausgedehnten Tätowierungen am Rücken gelten. Um keine Farbpartikel in tiefere Gewebsschichten zu verbringen, muss ein Hautbereich, der frei von Farbpigmenten ist, zur Katheteranlage gewählt werden. In aller Regel lässt sich die Einstichstelle jedoch problemlos einen Wirbelkörper höher oder niedriger platzieren.
Die Walking Epidural
Meist wird nach der Anlage des Katheters eine tragbare Pumpe angeschlossen. Diese gibt in fixen Zeitabständen festgelegte Medikamentenmengen ab. Zusätzlich ermöglicht sie es der Patientin, weitere Medikamentenmengen per Knopfdruck abzurufen. Auch hier sind der Zeitrahmen und die Menge jedoch wieder automatisch limitiert. Eine kontinuierliche Medikamentengabe kann dagegen dazu führen, dass eine Schwäche in den Beinen und eine Geburtsverzögerung auftreten. Aus diesem Grund favorisiert die Anästhesieabteilung des Bürgerhospitals die sogenannte „Walking Epidural“ in Verbindung mit sehr niedrig dosierten Medikamentenlösungen. Durch sie wird die kontinuierliche Gabe umgangen und eine eventuelle Schwäche in den Beinen vermieden. Zudem werden die Wehenschmerzen lediglich abgeschwächt. Die werdende Mutter kann sich bei der Walking Epidural mit der Pumpe frei bewegen oder eine gewünschte Geburtsposition einnehmen und so eine gewisse Entspannung erreichen.

Auch bei großflächigen Rückentattoos finden die Anästhesisten in der Regel eine untätowierte Stelle, an der sich der Periduralkatheter legen lässt.
Sollte dennoch ein Kaiserschnitt notwendig werden, kann eine Periduralanästhesie in den allermeisten Fällen sehr gut auch hierzu benutzt werden. Über den Periduralkatheter wird dann eine höhere Dosis des Lokalanästhetikums gegeben, um die untere Körperhälfte für die Operation komplett zu betäuben. Dies ist für Mutter und Kind sicherer als eine Allgemeinanästhesie. Nur in seltenen Fällen ist die Periduralanästhesie für einen Kaiserschnitt nicht ausreichend, so dass z.B. eine Verfahrensänderung gewählt werden muss. Lediglich dann, wenn keine Zeit gegeben ist, den Wirkeintritt einer Regionalanästhesie wie der Peridural- oder der Spinalanästhesie abzuwarten, wird eine Allgemeinanästhesie notwendig.
In den Tagen nach der Geburt können in seltenen Fällen Nachwirkungen der Periduralanästhesie bei der Mutter auftreten. Diese geben sich jedoch gewöhnlich innerhalb einiger Tage. So können Rücken- und Kopfschmerzen auftreten oder selten eine empfindsame Stelle am Rücken entstehen. Auch können Nervenschäden auftreten. Dies kommt jedoch sehr selten vor und kann während einer Geburt auch ohne Periduralanästhesie auftreten. Eine ausführliche Aufklärung durch einen Anästhesisten über die Vorteile einer Regionalanästhesie, aber auch die möglichen Nebenwirkungen, erfolgt in einem Aufklärungsgespräch während der Schwangerschaft. Während der Geburt ist es letztendlich wichtig, dass jede werdende Mutter jene Form der Schmerzlinderung kennt und wählt, die individuell am besten zu ihr passt.
Weiterführende Informationen
Ablauf einer Periduralkatheter-Anlage:
Zuerst wird am Arm oder der Hand ein venöser Zugang gelegt. Dieser ermöglicht es jederzeit, notwendig werdende Medikamente zu verabreichen. Gewöhnlich läuft hierüber eine Infusion, z.B. um Medikamente zur Geburtseinleitung oder gegen Übelkeit zu geben.
Zur Anlage der Periduralanästhesie liegt die werdende Mutter entweder zusammengerollt auf der linken Seite oder sie sitzt stark nach vorne gebeugt. Der Anästhesist reinigt den Rücken mit einem Desinfektionsmittel und wartet ab, bis dieses getrocknet ist. Danach wird die Haut mit einem Lokalanästhetikum betäubt, so dass die Anlage des Katheters normalerweise nicht schmerzhaft ist. Dieser wird im Bereich der Wirbelsäule in die Nähe der Nerven gelegt. Der Anästhesist muss dabei besonders vorsichtig arbeiten, um eine Punktion der sogenannten Dura, die das Rückenmark wie einen Sack umschließt, zu vermeiden.
Es ist deshalb wichtig, dass sich die Mutter währenddessen nicht bewegt. Nachdem der Katheter eingelegt und fixiert worden ist, kann sich die Patientin wieder komplett frei bewegen. Sobald der Katheter gelegt ist, werden die entsprechenden Schmerzmittel in den Katheter injiziert. Während sich die Wirkung des Schmerzmittels ausbreitet, kontrolliert die Hebamme regelmäßig den Blutdruck. Der Anästhesist testet die Wirkung und die Höhe der Periduralanästhesie.
Schließlich wird die Pumpe angeschlossen. Während der Geburt können dann je nach Bedarf Schmerzmedikamente in festgelegten Zeitabständen oder zusätzlich als geringe Einzeldosis von der Patientin selbst durch Knopfdruck über die Pumpe gegeben werden.
Sie möchten mehr über die Möglichkeiten der Schmerzlinderung während der Geburt erfahren?
Dann besuchen Sie einen unserer Informationsabende.
Auf unserer Webseite "Schmerzlinderung während der Geburt" erhalten werdende Mütter einen Überblick über die Möglichkeiten der Schmerztherapie während einer Geburt. Es wird auf nicht-medikamentöse und medikamentöse Methoden, wie z.B. eine PDA, eingegangen.
Download Broschüre "Schmerzarme Geburt" des Berufsverbands Deutscher Anästhesisten
Weiterführende Informationen zu unseren Fachbereichen



