Stuhlinkontinenz – ein Tabuthema auch bei Kindern
Ein gebrochener Arm oder ein entzündeter Blinddarm, das sind sicherlich die ersten Assoziationen, die den meisten bei dem Begriff Kinderchirurgie in den Sinn kommen. Doch behandeln Chefärztin Dr. Sabine Grasshoff-Derr und ihr Team der Klinik für Neugeborenen-, Kinderchirurgie und –urologie des Bürgerhospital Frankfurt selbstverständlich weitaus mehr Krankheitsbilder. Einen besonderen Fokus legt die Kinderchirurgin dabei auf die Behandlung von Stuhlinkontinenz bei Kindern. Ein Tabuthema, das betroffene Kinder und deren Eltern stark belasten kann. Zwei Formen von anorektalen Fehlbildungen, welche ursächlich für die Inkontinenz sein können, und wie den Betroffenen in ihrer Klinik geholfen werden kann, beschreibt die Chirurgin hier.
Die Ursache für eine Stuhlinkontinenz bei Kindern kann in einer Fehlbildung des Darmausgangs begründet sein, die nach der Geburt behoben werden muss. In manchen Fällen kann diese trotz erfolgreicher Operation dennoch eine Inkontinenz nach sich ziehen.
Analatresie
Eine dieser Fehlbildungen ist die Analatresie. Bei dieser ist kein Darmausgang vorhanden oder er mündet an einer falschen Stelle, entweder außerhalb des Körpers auf dem Damm oder innerhalb des Körpers (bei Mädchen hinter der Scheide oder in einem gemeinsamen Ausführungsgang mit Blase und Scheide; bei Jungen in die Harnröhre, den Blasenhals oder die Blase). Erkannt werden Analatresien mittlerweile bereits im Mutterleib. Oftmals gehen mit ihnen auch Fehlbildungen des Herzens, der Speiseröhre, der Nieren, der Wirbelsäule und des Skelettsystems einher.
Je nach Ausprägung der Fehlbildung muss sie umgehend nach der Geburt korrigiert werden, da die betroffenen Säuglinge ihren Darm nicht entleeren können und Darmbakterien, gelangen sie in die Scheide, Harnröhre oder Blase, gefährliche Infektionen auslösen können. Bei einigen Fehlbildungen kann jedoch mit einer Operation bis zum dritten Lebensmonat gewartet werden.
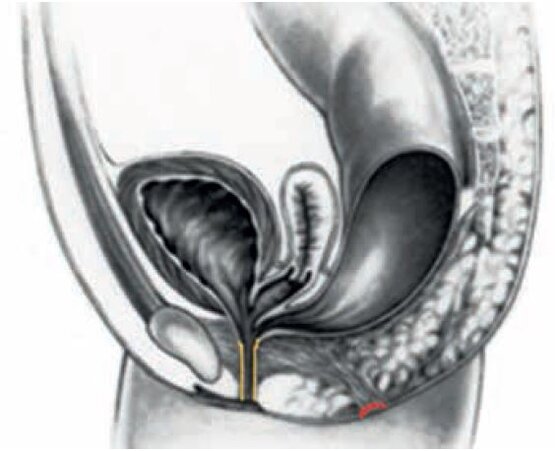
Fehlbildung bei einem Mädchen. Harnblase, Scheide und Darm in einer dünnen Fistel (gelb) münden in einem Ausgang. Rot markiert ist die eigentlich natürliche Stelle des Darmausgangs.
Innerhalb der ersten 24 bis 48 Stunden nach der Geburt treffen die Kinderchirurgen die Entscheidung, ob der Darmausgang umgehend rekonstruiert oder zunächst ein temporärer künstlicher Darmausgang gelegt wird. Während der Operation, die über einen minimalen Zugang am Damm durchgeführt wird (PSARP Operation nach Peña), verlegen die Chirurgen den Darmausgang an seine eigentlich von der Natur vorgesehene Stelle in den Bereich des Schließmuskels. Die Operationsnarbe ist später kaum zu sehen.
Nach der Operation spielt die Nachsorge eine gewichtige Rolle, vor allem wenn es um die Kontinenz des Kindes geht. Diese kann mittels spezieller Trainings (siehe unten) erworben werden. Jedoch ist der Erfolg auch abhängig von der Art der angeborenen Fehlbildung. Bei 75 Prozent der operierten Kinder besteht die Chance, dass eine normale Kontinenz erreicht wird. Bei 25 Prozent ist dies aufgrund ihrer angeborenen Fehlbildung selbst bei bestmöglicher Operation nicht möglich. Die Frage der Kontinenz kann jedoch häufig erst nach mehreren Jahren abschließend beantwortet werden. Die Wahrscheinlichkeit, dass ein Baby mit einer Analatresie geboren wird, liegt bei 1:4.000.
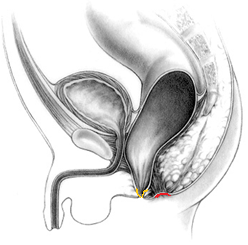
Analatresie mit perinataler Fistel: Fehlbildung bei einem Jungen, bei dem der Darm vor dem Schließmuskel (rot markiert) auf dem Damm in einer dünnen Fistel (gelb) mündet. (Grafik mit freundlicher Genehmigung von Alberto Pena)
Morbus Hirschsprung
Eine weitere angeborene Fehlbildung bei Kindern ist der Morbus Hirschsprung. Hierbei handelt es sich um eine Fehlbildung, bei der die Nervenzellen, die für die Beweglichkeit des Darmes notwendig sind, nicht vollständig bis zum Ende des Darmes entwickelt sind. Die Folge ist eine Verkrampfung des unteren Darmabschnitts, durch die der Patient häufig nicht in der Lage ist, den Darm willkürlich zu entleeren. Der Stuhldrang tritt meist erst nach der Ansammlung großer Mengen an Stuhl auf, welcher dann häufig erst nach einer gewissen Vordehnung explosionsartig zutage tritt.
Auch diese Kinder können und müssen rasch operativ versorgt werden. Der Darmabschnitt mit den fehlenden Nervenzellen wird dabei entfernt und der gesunde Abschnitt mit dem Darmausgang verbunden.
Auch hier wurde eine minimale Operationstechnik entwickelt, die diese Operation in vielen Fällen durch die Enddarmöffnung ermöglicht, ohne dass ein weiterer äußerer Schnitt notwendig ist (Operationstechnik nach de la Torre). Die Wahrscheinlichkeit, dass ein Kind mit Morbus Hirschsprung geboren wird, liegt bei 1:3.000 - 5.000.
Ebenso wie bei der Analatresie kommt es nach dem operativen Eingriff zu Problemen bei der Stuhlentleerung. Diese können in beiden Fällen von einer ausgeprägten Verstopfung bei milden Formen bis hin zur Inkontinenz mit ständigem unwillkürlichem Stuhlabgang reichen. Im Anschluss an die Operation sind daher auch beim Morbus Hirschsprung stets eine optimale postoperative Versorgung sowie eine gute Nachsorge entscheidend für den Behandlungserfolg.
Spiel und Sport trotz Inkontinenz
Aus diesem Grund bietet die Klinik für Neugeborenen-, Kinderchirurgie und –urologie ein spezielles Darmtraining an. Ziel dieser Maßnahmen ist es, entweder eine komplette Kontinenz zu erreichen, oder, wenn dies nicht möglich ist, eine sogenannte soziale Kontinenz. Diese ermöglicht es den Patienten, trotz Inkontinenz am normalen Alltag teilzunehmen, da sie erlernen, ihren Darm kontrolliert zu entleeren. Hierzu gibt es neben einfachen Stuhlweichmachern, Abführmitteln, Klistieren und Zäpfchen die Möglichkeit eines retrograden Spülsystems (einer Spülung des Darmes vom Enddarm aus in höher gelegene Dickdarmabschnitte). Bei dieser Form der Darmspülung wird ein Ballonkatheter über den Enddarm eingeführt und mit Luft aufgepumpt. Dadurch wird der Darm geblockt. Anschließend wird der Dickdarm über den Katheter teilweise oder komplett mit Flüssigkeit gefüllt und nach kurzer Zeit auf der Toilette entleert.
Der Patient kann durch diese Maßnahme willentlich und zu einem bestimmten Zeitpunkt seinen Darm auf der Toilette entleeren und bleibt dann 24 bis 48 Stunden sauber. Er muss keine Windeln oder Einlagen tragen. Er kann am Schulsport, an Freizeitangeboten oder dem Landschulheimbesuch teilnehmen und ein normales Leben ohne Einschränkungen führen.

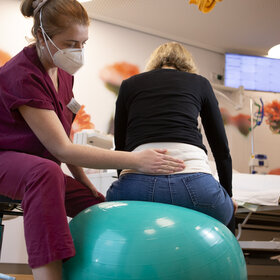
Dr. Grasshoff-Derr zeigt einem Patienten, wie der Ballonkatheter funktioniert. Mittels einer kleinen Handpumpe kann der Ballon aufgeblasen und anschließend Flüssigkeit in den Darm gespült werden.
Entscheidend für die Dauer der Sauberkeit ist die richtige Bemessung der benötigten Flüssigkeitsmenge. Am einfachsten erzielt wird dies durch eine Hydrosonografie, bei der der Einlauf während einer Ultraschalluntersuchung durchgeführt wird. Dadurch kann häufig bereits innerhalb von drei bis fünf Tagen eine soziale Kontinenz erreicht werden. Auch bei schweren angeborenen Fehlbildungen mit einer hohen Inkontinenzrate ist ein schneller Erfolg möglich.
Dabei ist das Training nicht nur bei älteren Kindern eine wichtige Maßnahme, sondern bereits bei Säuglingen. So kann es vorkommen, dass ein operierter Säugling, bei dem das Training nicht durchgeführt wird, täglich 20–50 Windeln und mehr benötigt.
Das Spültraining muss bei vielen Patienten nicht zeitlebens angewendet werden. Häufig erlangen sie durch die geregelte Stuhlentleerung ein Gefühl für die Darmentleerung, so dass das Spültraining im Laufe der Zeit und je nach Erkrankung auf ein bis zwei Mal pro Woche reduziert werden kann.
Unsere Klinik für Neugeborenen- , Kinderchirurgie und -urologie trainiert jedoch nicht nur Kinder, die bei uns operiert wurden, und deren Eltern. Durch die Zusammenarbeit mit der Selbsthilfegruppe SoMA e. V. (Selbsthilfeorganisation für Menschen mit Anorektalfehlbildungen e. V.) wenden sich viele Patienten, nicht aus Rhein-Main, sondern auch aus ganz Deutschland an uns. Sie werden häufig bis ins Erwachsenenalter durch uns betreut.

Chefärztin
Dr. med. Sabine Grasshoff-Derr
Beruflicher Werdegang
seit 2023
Zusatzbezeichnung spezielle Kinder- und Jugendurologie
seit 2018
Vertreterin der DGKCH (Deutsche Gesellschaft für Kinderchirurgie) in der Bundesarbeitsgemeinschaft Kind und Krankenhaus (BaKuK)
seit 2017
D-Arzt-Zulassung für Kinder bis 15 Jahre
seit 2015
Chefärztin der Klinik für Neugeborenen- und Kinderchirurgie & -urologie am Bürgerhospital Frankfurt: Teilbereich Perinatalzentrum Level 1, Fehlbildungschirurgie, Traumatologie, Anorektalchirurgie, Laparoskopie, Kinderurologie
2003-2006
regelmäßige Auslandsaufenthalte New York, Cincinnati, Prof. Peña, USA
2002-2014
Oberärztin in der Kinderchirurgie, Universität Würzburg
2002
Fachärztin für Kinderchirurgie
2001
Städtisches Klinikum Nürnberg Süd mit Schwerpunkt Verbrennung, Kinderurologie und Rekonstruktionen bei Patienten mit AGS
2000
Freie Universität Berlin (Benjamin Franklin), Kinderchirurgie mit Schwerpunkt Laser und Laparoskopie
1995 – 2000
Assistenzärztin und FA Ausbildung in der Kinderchirurgie, Medizinische Hochschule Hannover; Rotationen auf die pädiatrische Intensivstation und in die Unfallchirurgie
1997
Dissertation an der Universitätsklinik in Gießen mit dem Thema: „Entwicklung eines hochempfindlichen Verfahrens zur Detektion und Typisierung von Hepatitis B- Virusgenomen“, Entwicklung einer Multiplex PCR
1993 – 1995
Tätigkeit als Ärztin im Praktikum in der Chirurgischen Klinik des Städtischen Kliniums Braunschweig, Abteilung Kinderchirurgie
1988 – 1989
Auslandsaufenthalte Kinderchirurgie St. Gallen (Schweiz) und Liver-Transplant-Surgery, Chicago (USA)
1986 – 1993
Studiumbeginn der Humanbiologie in Marburg, Wechsel in die Humanmedizin Frankfurt/ Gießen
Schwerpunkte/Spezialisierungen
Anorektale Fehlbildungen
- Wissenschaftsbeirat bei der SoMA (Selbsthilfeorganisation für Menschen mit anorektalen Fehlbildungen); seit 2004 regelmäßig Vorträge, Seminare und Workshops
- Gründungsmitglied bei CURE-net 2008
- Mitglied der Steuerungsgruppe in den Netzwerken ARM-net (AnoRectale Malformation)
- Konservative Inkontinenztherapie, mit Bowel Management-Training zur Erlangung einer sozialen Kontinenz, assistierte Hydrosonographie
Hämangiome und Gefäßmalformationen und deren Behandlung
- Kryotherapie, Lasertherapie, medikamentöse Therapie, chirurgische Exzision
Kinderurologie
- Mitglied des Arbeitskreises Kinderurologie seit 2016
- Minimalinvasive und laparoskopische Kinderurologie
Trichterbrusttherapie
- Konservative Therapie bei Pectus excavatum mittels Saugglocke und operative Verfahren nach Nuss
Weiterführende Informationen
Klinik für Neugeborenen-, Kinderchirurgie & -urologie am Bürgerhospital Frankfurt
Beiträge aus der gleichen Kategorie
Ihre Ansprechpartner in der Unternehmenskommunikation
Unsere nächsten Termine
... am Clementine Kinderhospital und am Bürgerhospital Frankfurt
+++ Bitte beachten Sie +++
Aktuell finden keine Patientenveranstaltungen und Infoabende statt.
Als Ersatz für die Eltern-Infoabende finden Sie auf folgender Seite Video-Einblicke in unsere Geburtshilfe.

Stuhlinkontinenz – ein Tabuthema auch bei Kindern
Ein gebrochener Arm oder ein entzündeter Blinddarm, das sind sicherlich die ersten Assoziationen, die den meisten bei dem Begriff Kinderchirurgie in den Sinn kommen. Doch behandeln Chefärztin Dr. Sabine Grasshoff-Derr und ihr Team der Klinik für Neugeborenen-, Kinderchirurgie und –urologie des Bürgerhospital Frankfurt selbstverständlich weitaus mehr Krankheitsbilder. Einen besonderen Fokus legt die Kinderchirurgin dabei auf die Behandlung von Stuhlinkontinenz bei Kindern. Ein Tabuthema, das betroffene Kinder und deren Eltern stark belasten kann. Zwei Formen von anorektalen Fehlbildungen, welche ursächlich für die Inkontinenz sein können, und wie den Betroffenen in ihrer Klinik geholfen werden kann, beschreibt die Chirurgin hier.
Die Ursache für eine Stuhlinkontinenz bei Kindern kann in einer Fehlbildung des Darmausgangs begründet sein, die nach der Geburt behoben werden muss. In manchen Fällen kann diese trotz erfolgreicher Operation dennoch eine Inkontinenz nach sich ziehen.
Analatresie
Eine dieser Fehlbildungen ist die Analatresie. Bei dieser ist kein Darmausgang vorhanden oder er mündet an einer falschen Stelle, entweder außerhalb des Körpers auf dem Damm oder innerhalb des Körpers (bei Mädchen hinter der Scheide oder in einem gemeinsamen Ausführungsgang mit Blase und Scheide; bei Jungen in die Harnröhre, den Blasenhals oder die Blase). Erkannt werden Analatresien mittlerweile bereits im Mutterleib. Oftmals gehen mit ihnen auch Fehlbildungen des Herzens, der Speiseröhre, der Nieren, der Wirbelsäule und des Skelettsystems einher.
Je nach Ausprägung der Fehlbildung muss sie umgehend nach der Geburt korrigiert werden, da die betroffenen Säuglinge ihren Darm nicht entleeren können und Darmbakterien, gelangen sie in die Scheide, Harnröhre oder Blase, gefährliche Infektionen auslösen können. Bei einigen Fehlbildungen kann jedoch mit einer Operation bis zum dritten Lebensmonat gewartet werden.

Fehlbildung bei einem Mädchen. Harnblase, Scheide und Darm in einer dünnen Fistel (gelb) münden in einem Ausgang. Rot markiert ist die eigentlich natürliche Stelle des Darmausgangs.
Innerhalb der ersten 24 bis 48 Stunden nach der Geburt treffen die Kinderchirurgen die Entscheidung, ob der Darmausgang umgehend rekonstruiert oder zunächst ein temporärer künstlicher Darmausgang gelegt wird. Während der Operation, die über einen minimalen Zugang am Damm durchgeführt wird (PSARP Operation nach Peña), verlegen die Chirurgen den Darmausgang an seine eigentlich von der Natur vorgesehene Stelle in den Bereich des Schließmuskels. Die Operationsnarbe ist später kaum zu sehen.
Nach der Operation spielt die Nachsorge eine gewichtige Rolle, vor allem wenn es um die Kontinenz des Kindes geht. Diese kann mittels spezieller Trainings (siehe unten) erworben werden. Jedoch ist der Erfolg auch abhängig von der Art der angeborenen Fehlbildung. Bei 75 Prozent der operierten Kinder besteht die Chance, dass eine normale Kontinenz erreicht wird. Bei 25 Prozent ist dies aufgrund ihrer angeborenen Fehlbildung selbst bei bestmöglicher Operation nicht möglich. Die Frage der Kontinenz kann jedoch häufig erst nach mehreren Jahren abschließend beantwortet werden. Die Wahrscheinlichkeit, dass ein Baby mit einer Analatresie geboren wird, liegt bei 1:4.000.

Analatresie mit perinataler Fistel: Fehlbildung bei einem Jungen, bei dem der Darm vor dem Schließmuskel (rot markiert) auf dem Damm in einer dünnen Fistel (gelb) mündet. (Grafik mit freundlicher Genehmigung von Alberto Pena)
Morbus Hirschsprung
Eine weitere angeborene Fehlbildung bei Kindern ist der Morbus Hirschsprung. Hierbei handelt es sich um eine Fehlbildung, bei der die Nervenzellen, die für die Beweglichkeit des Darmes notwendig sind, nicht vollständig bis zum Ende des Darmes entwickelt sind. Die Folge ist eine Verkrampfung des unteren Darmabschnitts, durch die der Patient häufig nicht in der Lage ist, den Darm willkürlich zu entleeren. Der Stuhldrang tritt meist erst nach der Ansammlung großer Mengen an Stuhl auf, welcher dann häufig erst nach einer gewissen Vordehnung explosionsartig zutage tritt.
Auch diese Kinder können und müssen rasch operativ versorgt werden. Der Darmabschnitt mit den fehlenden Nervenzellen wird dabei entfernt und der gesunde Abschnitt mit dem Darmausgang verbunden.
Auch hier wurde eine minimale Operationstechnik entwickelt, die diese Operation in vielen Fällen durch die Enddarmöffnung ermöglicht, ohne dass ein weiterer äußerer Schnitt notwendig ist (Operationstechnik nach de la Torre). Die Wahrscheinlichkeit, dass ein Kind mit Morbus Hirschsprung geboren wird, liegt bei 1:3.000 - 5.000.
Ebenso wie bei der Analatresie kommt es nach dem operativen Eingriff zu Problemen bei der Stuhlentleerung. Diese können in beiden Fällen von einer ausgeprägten Verstopfung bei milden Formen bis hin zur Inkontinenz mit ständigem unwillkürlichem Stuhlabgang reichen. Im Anschluss an die Operation sind daher auch beim Morbus Hirschsprung stets eine optimale postoperative Versorgung sowie eine gute Nachsorge entscheidend für den Behandlungserfolg.
Spiel und Sport trotz Inkontinenz
Aus diesem Grund bietet die Klinik für Neugeborenen-, Kinderchirurgie und –urologie ein spezielles Darmtraining an. Ziel dieser Maßnahmen ist es, entweder eine komplette Kontinenz zu erreichen, oder, wenn dies nicht möglich ist, eine sogenannte soziale Kontinenz. Diese ermöglicht es den Patienten, trotz Inkontinenz am normalen Alltag teilzunehmen, da sie erlernen, ihren Darm kontrolliert zu entleeren. Hierzu gibt es neben einfachen Stuhlweichmachern, Abführmitteln, Klistieren und Zäpfchen die Möglichkeit eines retrograden Spülsystems (einer Spülung des Darmes vom Enddarm aus in höher gelegene Dickdarmabschnitte). Bei dieser Form der Darmspülung wird ein Ballonkatheter über den Enddarm eingeführt und mit Luft aufgepumpt. Dadurch wird der Darm geblockt. Anschließend wird der Dickdarm über den Katheter teilweise oder komplett mit Flüssigkeit gefüllt und nach kurzer Zeit auf der Toilette entleert.
Der Patient kann durch diese Maßnahme willentlich und zu einem bestimmten Zeitpunkt seinen Darm auf der Toilette entleeren und bleibt dann 24 bis 48 Stunden sauber. Er muss keine Windeln oder Einlagen tragen. Er kann am Schulsport, an Freizeitangeboten oder dem Landschulheimbesuch teilnehmen und ein normales Leben ohne Einschränkungen führen.

Dr. Grasshoff-Derr zeigt einem Patienten, wie der Ballonkatheter funktioniert. Mittels einer kleinen Handpumpe kann der Ballon aufgeblasen und anschließend Flüssigkeit in den Darm gespült werden.
Entscheidend für die Dauer der Sauberkeit ist die richtige Bemessung der benötigten Flüssigkeitsmenge. Am einfachsten erzielt wird dies durch eine Hydrosonografie, bei der der Einlauf während einer Ultraschalluntersuchung durchgeführt wird. Dadurch kann häufig bereits innerhalb von drei bis fünf Tagen eine soziale Kontinenz erreicht werden. Auch bei schweren angeborenen Fehlbildungen mit einer hohen Inkontinenzrate ist ein schneller Erfolg möglich.
Dabei ist das Training nicht nur bei älteren Kindern eine wichtige Maßnahme, sondern bereits bei Säuglingen. So kann es vorkommen, dass ein operierter Säugling, bei dem das Training nicht durchgeführt wird, täglich 20–50 Windeln und mehr benötigt.
Das Spültraining muss bei vielen Patienten nicht zeitlebens angewendet werden. Häufig erlangen sie durch die geregelte Stuhlentleerung ein Gefühl für die Darmentleerung, so dass das Spültraining im Laufe der Zeit und je nach Erkrankung auf ein bis zwei Mal pro Woche reduziert werden kann.
Unsere Klinik für Neugeborenen- , Kinderchirurgie und -urologie trainiert jedoch nicht nur Kinder, die bei uns operiert wurden, und deren Eltern. Durch die Zusammenarbeit mit der Selbsthilfegruppe SoMA e. V. (Selbsthilfeorganisation für Menschen mit Anorektalfehlbildungen e. V.) wenden sich viele Patienten, nicht aus Rhein-Main, sondern auch aus ganz Deutschland an uns. Sie werden häufig bis ins Erwachsenenalter durch uns betreut.

Chefärztin
Dr. med. Sabine Grasshoff-Derr
Beruflicher Werdegang
seit 2023
Zusatzbezeichnung spezielle Kinder- und Jugendurologie
seit 2018
Vertreterin der DGKCH (Deutsche Gesellschaft für Kinderchirurgie) in der Bundesarbeitsgemeinschaft Kind und Krankenhaus (BaKuK)
seit 2017
D-Arzt-Zulassung für Kinder bis 15 Jahre
seit 2015
Chefärztin der Klinik für Neugeborenen- und Kinderchirurgie & -urologie am Bürgerhospital Frankfurt: Teilbereich Perinatalzentrum Level 1, Fehlbildungschirurgie, Traumatologie, Anorektalchirurgie, Laparoskopie, Kinderurologie
2003-2006
regelmäßige Auslandsaufenthalte New York, Cincinnati, Prof. Peña, USA
2002-2014
Oberärztin in der Kinderchirurgie, Universität Würzburg
2002
Fachärztin für Kinderchirurgie
2001
Städtisches Klinikum Nürnberg Süd mit Schwerpunkt Verbrennung, Kinderurologie und Rekonstruktionen bei Patienten mit AGS
2000
Freie Universität Berlin (Benjamin Franklin), Kinderchirurgie mit Schwerpunkt Laser und Laparoskopie
1995 – 2000
Assistenzärztin und FA Ausbildung in der Kinderchirurgie, Medizinische Hochschule Hannover; Rotationen auf die pädiatrische Intensivstation und in die Unfallchirurgie
1997
Dissertation an der Universitätsklinik in Gießen mit dem Thema: „Entwicklung eines hochempfindlichen Verfahrens zur Detektion und Typisierung von Hepatitis B- Virusgenomen“, Entwicklung einer Multiplex PCR
1993 – 1995
Tätigkeit als Ärztin im Praktikum in der Chirurgischen Klinik des Städtischen Kliniums Braunschweig, Abteilung Kinderchirurgie
1988 – 1989
Auslandsaufenthalte Kinderchirurgie St. Gallen (Schweiz) und Liver-Transplant-Surgery, Chicago (USA)
1986 – 1993
Studiumbeginn der Humanbiologie in Marburg, Wechsel in die Humanmedizin Frankfurt/ Gießen
Schwerpunkte/Spezialisierungen
Anorektale Fehlbildungen
- Wissenschaftsbeirat bei der SoMA (Selbsthilfeorganisation für Menschen mit anorektalen Fehlbildungen); seit 2004 regelmäßig Vorträge, Seminare und Workshops
- Gründungsmitglied bei CURE-net 2008
- Mitglied der Steuerungsgruppe in den Netzwerken ARM-net (AnoRectale Malformation)
- Konservative Inkontinenztherapie, mit Bowel Management-Training zur Erlangung einer sozialen Kontinenz, assistierte Hydrosonographie
Hämangiome und Gefäßmalformationen und deren Behandlung
- Kryotherapie, Lasertherapie, medikamentöse Therapie, chirurgische Exzision
Kinderurologie
- Mitglied des Arbeitskreises Kinderurologie seit 2016
- Minimalinvasive und laparoskopische Kinderurologie
Trichterbrusttherapie
- Konservative Therapie bei Pectus excavatum mittels Saugglocke und operative Verfahren nach Nuss
Weiterführende Informationen
Klinik für Neugeborenen-, Kinderchirurgie & -urologie am Bürgerhospital Frankfurt
Beiträge aus der gleichen Kategorie
Uhrtürmchen 1/2024

In dieser Ausgabe lesen Sie:
- Für kranke Kinder stark bleiben – Chefarztwechsel am Clementine Kinderhospital
- Großes Herz für nierenkranke Kinder – Die Nephrologie am Clementine Kinderhospital
- Im Porträt: Patientenfürsprecherin Marion Weber
- Teamtrainings für den Notfall – Simulationszentrum für das Bürgerhospital und Clementine Kinderhospital
- Im Gespräch: Abschied von Geschäftsführer Wolfgang Heyl
- Von der Theorie zur Praxis – Das Praktische Jahr für Medizinstudierende am Bürgerhospital
Uhrtürmchen abonnieren
Sie möchten gerne unser Patientenmagazin als Printausgabe lesen oder in Ihrer Praxis auslegen? Füllen Sie dazu bitte unten stehendes Kontaktformular aus. Sie erhalten dann unser Uhrtürmchen zweimal pro Jahr kostenfrei in Ihre Praxis oder zu Ihnen nach Hause geschickt. Wenn Sie unser Patientenmagazin nicht mehr erhalten wollen, können Sie ebenfalls dieses Kontaktformular nutzen.
Felder mit einem * sind Pflichtfelder.